Manejo quirúrgico de la deformidad toracolumbar en la espondilitis anquilosante
Una enfermedad antigua
La espondilitis anquilosante (AS) es una enfermedad inflamatoria crónica que resulta en la osificación (formación ósea) de articulaciones y sitios donde los tendones y ligamentos se unen al hueso. Ciertamente no es una enfermedad nueva para la familia humana. Los primeros signos de AS se encontraron en los restos esqueléticos de una momia egipcia de 5000 años. Médicos notables en la década de 1800 también presentaron descripciones de AS, incluidos W. von Bechterew (1883), Adolph Strumpell (1897) y Pierre Marie (1898). Por lo tanto, AS también se conoce como enfermedad de Bechterew o enfermedad de Marie-Strumpell.
Una forma de artritis crónica
La espondilitis anquilosante es parte de un grupo de enfermedades reumáticas denominadas 'espondiloartropatías seronegativas' (articulaciones vertebrales) que comparten el antígeno humano HLA-B27. La mayoría de las personas con el antígeno HLA-B27 no desarrollan AS. Se sabe que afecta aproximadamente al 1.4% de la población general, los hombres son más frecuentes que las mujeres. La gravedad de la enfermedad y la remisión varía entre los individuos.
Caos espinal
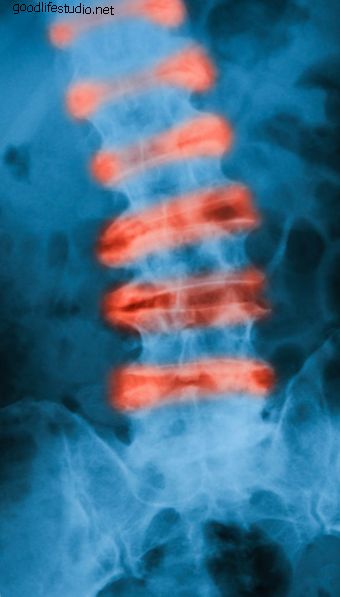
La EA puede ser una enfermedad insidiosa dolorosa que causa fusión de las articulaciones costovertebrales (costillas), destrucción de las placas terminales vertebrales, esclerosis subcondral (endurecimiento del cartílago), estrechamiento de las articulaciones y osteoporosis. La enfermedad puede presentarse inicialmente como dolor lumbar, rigidez y sensibilidad en las articulaciones sacras (sacro). Se sabe que AS se mueve progresivamente hacia arriba en la columna cervical.
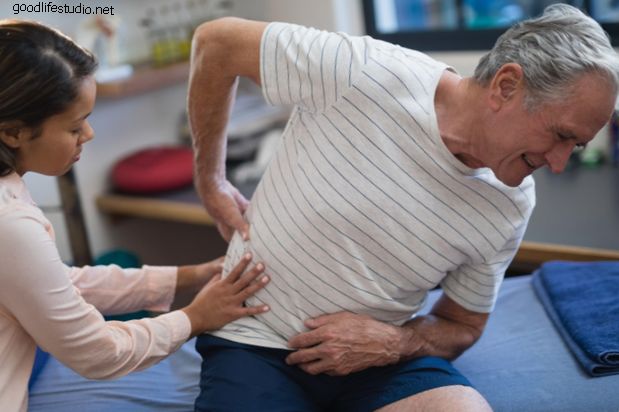
| La formación no natural de hueso puede causar la cuadratura de los cuerpos vertebrales, lo que da como resultado una afección denominada espina de bambú. Con el tiempo, la columna puede aparecer como un hueso largo e inflexible fácilmente susceptible a fracturas. A medida que la columna sufre inflamación y cambio estructural, la deformidad puede dar como resultado una curvatura pronunciada que conduce a una postura irregular y / o una barbilla en la apariencia del pecho. Cuando la columna torácica se ve afectada, la expansión torácica puede ser limitada. Además, la deformidad puede conducir a la pérdida de la mirada horizontal, dificultad para respirar y coloca al paciente en mayor riesgo de trauma. |
| Figura 1: Vista lateral preoperatoria de un paciente espondilítico anquilosante. |
Figura 2: RM sagital preoperatoria de un paciente espondilítico anquilosante. | Medición de la barbilla La técnica de cejas es un método que utiliza el médico para medir el ángulo de la curva. Una curvatura más pronunciada será igual a un ángulo mayor. El médico periódicamente toma una medición de cejas y la compara con la línea de base para controlar los cambios progresivos en la columna vertebral. Esta es solo una prueba utilizada para determinar si es necesaria una intervención quirúrgica. Manejo de enfermedades no quirúrgicas Aliviar los síntomas del paciente (p. Ej., Dolor, rigidez) y prevenir la deformidad espinal es primordial. El tratamiento conservador puede incluir agentes antiinflamatorios no esteroideos (AINE) y fisioterapia. |
Ciertos AINE funcionan inhibiendo la ciclooxigenasa (suspiro-clo-oxee-jen-aye-z). La ciclooxigenasa es una enzima que ayuda a producir prostaglandinas (pros-tah-glan-dinz), sustancias activas responsables de la inflamación. Estos medicamentos incluyen, entre otros, indometacina (in-do-meth-a-sin), Naprosyn (nah-prox-in), Diclofenac (die-clo-fen-ack) y Fenoprofen (fen-oh-pro -pantano).
La fisioterapia ayuda al paciente a fortalecer los músculos de la espalda, aumentar la flexibilidad y el rango de movimiento. A los pacientes se les puede enseñar cómo mejorar la respiración. El aumento de la actividad diaria y el ejercicio pueden ayudar a evitar la fusión y mejorar la postura.
Indicaciones para la cirugía
La mayoría de los pacientes con AS no requieren cirugía. Sin embargo, cuando la medicación no alivia el dolor o el dolor se vuelve insoportable, existe un déficit neurológico, la estabilidad de la columna se ve comprometida, hay una disminución en la mirada horizontal o la deformidad de la columna inhibe la actividad diaria: se indica cirugía.
El cirujano evalúa la edad, el sexo, la ocupación, la deformidad, la calidad de vida, la idoneidad de la operación y la rehabilitación postoperatoria del paciente. Cada paciente es único. La cirugía en sí misma es delicada y potencialmente dañina. Los beneficios potenciales para el paciente incluyen dolor reducido, mayor función y movilidad, y menos vergüenza física.
Manejo Quirúrgico
Varios procedimientos están disponibles para el cirujano. El tipo de cirugía realizada depende del ángulo de la deformidad, la estabilidad de la columna vertebral, las consideraciones neurológicas y el compromiso, y una gran cantidad de otras variables.
La osteotomía espinal implica la extracción y / o resección del hueso (vértebra). El hueso se corta para corregir la deformidad angular (s). El hueso se vuelve a alinear y se le permite sanar. La instrumentación espinal y la fusión se combinan con osteotomía para estabilizar la columna durante la curación y la fusión.
|
|
| Figura 3: Smith-Petersen en forma de V osteotomía en cuña posterior. | Figura 4: aspecto lateral de un Osteotomía en cuña en forma de V de Smith-Petersen. |
|
|
| Figura 5: aspecto posterior de un cerrado Osteotomía en cuña de Smith-Petersen. | Figura 6: aspecto lateral de un Thomasen osteotomía en cuña y corpectomía verbal. |
|
|
| Figura 7: aspecto lateral de un cerrado Osteotomía de Thomasen. | Figura 8: lateral postoperatorio aspecto de la varilla de tornillo transpedicular osteotomía por fijación y sustracción de Thomasen. |
Restaurar la columna a un orden más normal puede requerir procedimientos quirúrgicos que involucren más de una región espinal. Por ejemplo, las regiones lumbar y torácica pueden modificarse para producir una mejor corrección. Una vez más, los procedimientos y niveles a corregir dependen de las necesidades individuales del paciente.
Después de una cirugía toracolumbar, el paciente usa un aparato ortopédico en forma de chaqueta durante varios meses. El aparato ortopédico estabiliza la columna durante el proceso de curación.
| |
| Figura 9: Vista lateral postoperatoria de un paciente espondilítico anquilosante. |
En conclusión
Aunque la espondilitis anquilosante puede provocar una deformidad espinal grave, para la mayoría de los pacientes no es necesaria la cirugía. A menudo, los síntomas de AS se pueden controlar con medicamentos y ejercicio. Los cambios en el estilo de vida, como dejar de fumar por completo, pueden ser beneficiosos.
Para los pocos que pueden enfrentar la corrección quirúrgica de una deformidad espinal, tenga en cuenta que no es una tarea fácil y requiere un cirujano altamente experimentado.


















-to-do-anything.jpg)