Las imágenes cerebrales ayudan a comprender los delirios
Una nueva investigación encuentra que la actividad cerebral aumenta durante el pensamiento delirante, un hallazgo que puede permitir nuevas intervenciones y reentrenamiento para las personas con el trastorno.
El estudio, que se encuentra en la revista Psiquiatría biológica, comparó la actividad cerebral a medida que se leían declaraciones a un grupo de individuos con esquizofrenia y a un grupo sin esquizofrenia.
"Estudiamos un tipo de delirio llamado delirio de referencia, que ocurre cuando las personas sienten que los estímulos externos, como artículos de periódicos o conversaciones que escuchan extraños, son sobre ellos", dijo el investigador y neuropsicólogo Dr. Mahesh Menon.
Los delirios de referencia ocurren en hasta dos tercios de las personas con esquizofrenia. “Luego se les ocurre una explicación de este sentimiento para darle sentido o darle significado”, dijo Menon.
Los investigadores calificaron el estudio como un intento inicial de demostrar que la activación hiperactiva de las neuronas de dopamina en regiones específicas del cerebro está involucrada en la conversión de información externa neutral en información personalmente relevante entre las personas con esquizofrenia.
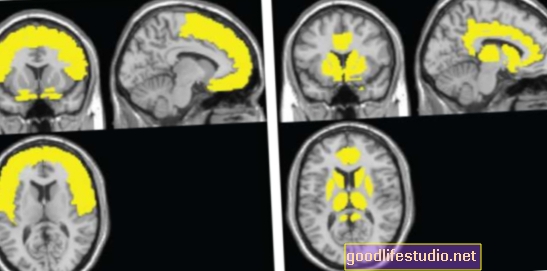
La hiperactividad neuronal, supusieron, puede conducir a síntomas de delirios. "Queríamos ver si podíamos encontrar una manera de 'ver' estos delirios durante la exploración de imágenes por resonancia magnética", dijo Menon.
Una mejor comprensión de la actividad cerebral y los patrones de pensamiento que conducen a los delirios podrían señalar el camino hacia opciones de tratamiento más enfocadas, dicen los investigadores.
Los investigadores estudiaron a 14 personas con un diagnóstico de esquizofrenia y 15 personas en un grupo de control. Se leyeron sesenta declaraciones a los participantes mientras estaban en un escáner de resonancia magnética. Para cada declaración, se preguntó a los participantes si sentían que se trataba de ellos.
Veinte declaraciones eran específicas de cada participante e incluían detalles extraídos de las entrevistas de selección iniciales. Las 40 declaraciones restantes eran genéricas y se dividían equitativamente entre declaraciones que eran neutrales ("colecciona CD") o que tenían una connotación emocional ("todo el mundo la odia").
Las personas con esquizofrenia y en el grupo de comparación tenían la misma probabilidad de estar de acuerdo en que las declaraciones personalizadas eran sobre ellos mismos. Sin embargo, aquellos con esquizofrenia eran significativamente más propensos a decir que las declaraciones genéricas también se referían a ellos.
“Los participantes con esquizofrenia tuvieron más dificultades para diferenciar entre declaraciones personalmente relevantes y no relevantes”, dijo Menon.
Los investigadores estudiaron la actividad cerebral cuando a los participantes se les leyó una declaración. Descubrieron que cuando una declaración era personal, áreas específicas del cerebro se "iluminaban" en el escáner, lo que indicaba actividad en estas áreas.
Entre las personas con esquizofrenia, esta actividad cerebral ocurrió incluso cuando dijeron "no" a una declaración que no se refería a ellos, lo que sugiere que tenían mayor dificultad para distinguir lo que era relevante para ellos mismos de lo que no lo era.
El grupo de control, que era más probable que respondiera "no" a declaraciones irrelevantes, mostró poca actividad cerebral en respuesta a declaraciones genéricas.
Incluso cuando las personas con esquizofrenia acordaron que una declaración genérica no se refería a ellos, tardaron más en responder y la diferencia en ciertos niveles de actividad cerebral no fue tan grande como en el grupo de control.
Se indican investigaciones adicionales para explorar estos hallazgos iniciales. Por ejemplo, todos los pacientes de este estudio estaban tomando medicación antipsicótica. Otros estudios podrían observar a las personas en las primeras etapas de la enfermedad que no están tomando medicamentos y también podrían hacer un seguimiento de las personas a lo largo del tiempo, antes y después de que tomen los medicamentos.
Fuente: Centro de Adicciones y Salud Mental